Varios factores deben considerarse antes de tomar la decisión de tratar el hipotiroidismo
 ESTIMADA MAYO CLINIC:
ESTIMADA MAYO CLINIC:
En mi última revisión médica, la doctora me dijo que tengo hipotiroidismo en límites y me dio una receta para el medicamento que puede tratarlo. Dijo también que volvería a revisarme la tiroides en seis meses. ¿Debo tomar este medicamento durante el resto de mi vida, y cuáles son los riesgos de no tomarlo? Tengo 62 años, soy mujer y gozo de muy buena salud.
RESPUESTA:
Antes de proseguir con el tratamiento del hipotiroidismo, valdría la pena esperar y repetir el examen dentro de varios meses para confirmar el diagnóstico. Aunque en ese momento los resultados sean iguales, usted debe considerar varios otros factores antes de tomar la decisión de tratarlo.
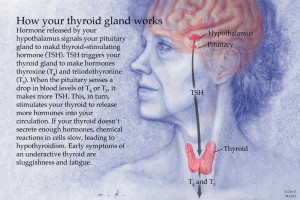
La tiroides es una pequeña glándula en forma de mariposa que se ubica en la base frontal del cuello. El hipotiroidismo, a veces conocido como tiroides infra-activa, es una afección en la que la glándula tiroides no produce suficiente cantidad de ciertas hormonas importantes. Las hormonas producidas por la glándula tiroides, o sea la triyotironina o T3 y la tiroxina o T4, repercuten mucho sobre la salud y afectan todos los aspectos del metabolismo. Estas hormonas mantienen la velocidad con la que el cuerpo utiliza la grasa y los carbohidratos, ayudan a controlar la temperatura corporal, influyen sobre la frecuencia cardíaca y permiten regular la producción de proteínas.
La velocidad con la que la tiroides produce T3 y T4 está regulada por otra hormona producida por la glándula pituitaria, conocida como hormona estimulante de la tiroides o TSH. El término “hipotiroidismo en límites” normalmente se usa cuando los análisis sanguíneos revelan que el nivel corporal de TSH es ligeramente superior a lo normal, pero los niveles de T3 y T4 son normales. Otro nombre para esta afección es hipotiroidismo subclínico.
No todos los médicos coinciden en que el tratamiento del hipotiroidismo en esa etapa sea provechoso. El motivo para ello es que el tratamiento normalmente implica administrar diariamente una dosis de una hormona sintética, y cuando ese medicamento se toma en dosis excesivas, puede ejercer un efecto negativo sobre varios sistemas corporales, entre ellos la función cerebral, cardíaca y muscular. Además, puede interferir con la manera corporal de manejar los líquidos y las grasas.
Cuando se deja sin tratar, alrededor de 30 por ciento de personas cuya afección recae dentro de la categoría de hipotiroidismo subclínico ven que los niveles de TSH recuperan la normalidad en cuestión de un año. Anualmente, sólo 3 por ciento de pacientes avanza a desarrollar el tipo clásico del hipotiroidismo, afección que se caracteriza por niveles elevados de TSH y niveles bajos de T3 y T4. Todos los casos de hipotiroidismo requieren tratamiento.
Cuando el segundo análisis de sangre confirma el diagnóstico de hipotiroidismo subclínico, hay varios factores que deben considerarse antes de tomar la decisión de tratarlo. De manera general, se recomienda tratamiento cuando hay síntomas de hipotiroidismo, tales como retención de líquidos, cansancio, más sensibilidad al frío, estreñimiento, debilidad muscular o articulaciones dolorosas, entre otros. El tratamiento también puede ser necesario ante otra enfermedad subyacente, como insuficiencia cardíaca congestiva o colesterol alto.
En esos casos de hipotiroidismo subclínico, muchos médicos recomiendan tratar durante tres a seis meses para ver si eso alivia los síntomas. Cuando los síntomas continúan después del primer curso de tratamiento, entonces es preciso reevaluar la terapia.
Si usted padece de hipotiroidismo subclínico, pero no tiene síntomas ni otros problemas de salud, sería conveniente retrasar el tratamiento y realizar nuevamente los análisis dentro de 6 a 12 meses. Si el nivel del TSH fuese significativamente mayor, si aumentase de manera constante y hubiese antecedentes familiares de enfermedad de la tiroides, o si otros análisis de sangre descubriesen la presencia de anticuerpos antitiroideos, entonces sería adecuado iniciar la terapia en ese momento.
Dr. Marius Stan, Endocrinología de Mayo Clinic en Rochester, Minnesota.
[mayoNnVideoDownload]