Varios factores, incluido el embarazo, pueden aumentar el riesgo para trombosis venosa profunda
 ESTIMADA MAYO CLINIC:
ESTIMADA MAYO CLINIC:
Me ha gustado correr desde la secundaria, pero me diagnosticaron trombosis venosa profunda (TVP) durante mi primer embarazo y tuve que dejar de correr durante unos meses. Ahora estoy nuevamente embarazada de nueve semanas y continúo corriendo para hacer ejercicio, pero temo volver a desarrollar trombosis venosa profunda. ¿Debe preocuparme por el asunto?
RESPUESTA:
Debido a que usted ya presentó un evento de trombosis venosa profunda durante un embarazo anterior, su riesgo de recurrencia de TVP en el embarazo actual es mayor. Los médicos normalmente recomiendan a las mujeres en su situación tomar durante todo el embarazo medicamentos que ayudan a prevenir los coágulos sanguíneos. Usted no necesariamente tiene que dejar de correr durante el embarazo, pero valdría la pena hablar con el médico a fin de decidir lo mejor para sus circunstancias personales.
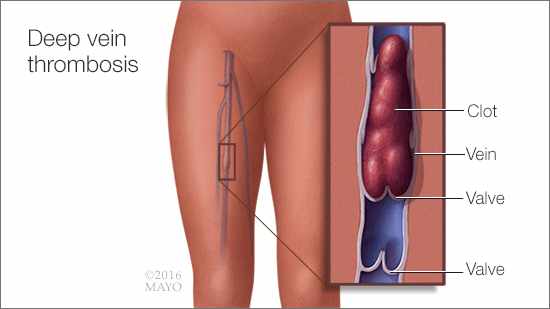
La trombosis venosa profunda se produce cuando se forma un coágulo sanguíneo dentro de una vena, normalmente ubicada profundo en la pierna o en la pelvis. Los coágulos sanguíneos pueden producirse a causa de cualquier cosa que impida la circulación normal de la sangre y debido a la mayor tendencia a coagular que acompaña al embarazo, afección conocida como estado de hipercoagulabilidad. La trombosis venosa profunda es grave porque, si se desprende un coágulo de la pierna o de la pelvis y viaja hasta los pulmones, eso puede convertirse en una emergencia mortal (embolia pulmonar).
Son varios los factores que pueden aumentar el riesgo de trombosis venosa profunda, incluido el embarazo porque con la gestación aumenta la presión en las venas de la pelvis y las piernas. Otros factores que pueden aumentar el riesgo de TVP incluyen tener antecedentes familiares de la afección, ciertos trastornos genéticos (trombofilias), la obesidad, la inmovilidad, una cirugía, una hospitalización debido a una enfermedad, un traumatismo o una fractura y ciertos medicamentos.
Administrar anticoagulantes durante el embarazo a las mujeres que ya tuvieron una TVP relacionada con el embarazo o a quienes tuvieron una TVP relacionada con la hormona estrógeno puede servir para prevenir futuros coágulos sanguíneos. A fin de reducir con mayor eficacia el riesgo de sufrir una trombosis venosa profunda, la recomendación normal es de administrar un anticoagulante en todos los embarazos subsiguientes y durante seis semanas después del nacimiento del bebé. La cantidad y tipo específico de anticoagulante que se necesita depende de varios factores, incluido el peso, el historial médico y el riesgo general de desarrollar otra TVP.
A pesar de que un anticoagulante puede reducir mucho el riesgo de otra trombosis venosa profunda, no logra eliminarlo completamente. A fin de mantener el riesgo lo más bajo posible, hay que administrarse el anticoagulante exactamente como se lo receta. Con la mayoría de anticoagulantes, la lactancia no suele ser problema.
De manera general, hacer ejercicio regularmente puede ayudar a reducir el riesgo de un coágulo sanguíneo porque mejora el flujo sanguíneo y la circulación en todo el cuerpo. Sentarse durante períodos prolongados restringe el flujo sanguíneo y hace más probable que se forme un coágulo sanguíneo en una vena. Por ello, es importante permanecer activa durante el embarazo, especialmente las pacientes con antecedentes de trombosis venosa profunda. La recomendación anecdótica incluye levantarse y moverse cada una o dos horas para promover la circulación sanguínea.
Si desea seguir corriendo, hable al respecto con su obstetra. Esa persona puede ayudarla a decidir el nivel adecuado de actividad para su situación. Aunque correr no sea la mejor alternativa, es muy probable que pueda participar en otras actividades que no aumentan el riesgo de trombosis venosa profunda y que la ayudarán a mantenerse en forma y sana durante todo el embarazo.
Dr. Carl Rose, Obstetricia y Ginecología de Mayo Clinic en Rochester, Minnesota.
[mayoNnVideoDownload]







